Buněčná a humorální imunita
Ochrana těla před pronikáním různých druhů patogenních činidel je tvořena převážně dvěma způsoby. Jsou buněčnou a humorální imunitou. Dále je uvažujeme podrobněji. 
T lymfocyty
Poskytují buněčnou imunitu. T-lymfocyty jsou tvořeny z kmenových elementů, které migrují kostní dřeň (červená). Při průniku do krve vytvářejí tyto buňky až 80% svých lymfocytů. Také se usazují v periferních orgánech. Patří sem především slezina a lymfatických uzlin. Zde T-lymfocyty tvoří zóny závislé na thymusu. Stávají se aktivními oblastmi šíření. V nich se T-lymfocyty množí mimo thymus. Další rozlišení se provádí ve třech směrech.
T-killerrash
Tyto buňky tvoří první skupinu dceřiných prvků T-lymfocytů. Jsou schopni reagovat a zničit cizí proteiny-antigeny. Mohou to být jejich vlastní mutanty nebo patogeny patologií. "Killer buňky" se vyznačují schopností, bez další imunizace, samy o sobě, bez propojení ochranného plazmového komplementu a protilátek k provádění lýzy - destrukce rozpuštěním buněčných membrán - "cílů". Z toho vyplývá, že T-zabijáci jsou oddělenou větví diferenciace kmenových prvků. Jsou určeny k vytvoření primární protinádorové a antivirové bariéry. 
T-supresory a T-pomocník
Tyto dvě populace poskytují buněčnou ochranu regulováním stupně fungování T-lymfocytů ve struktuře humorální imunity. "Pomocníci" (pomocníci) s výskytem antigenů v těle přispívají k aktivní reprodukci efektorových prvků - umělců. T-pomocníci jsou rozděleni do dvou podtypů. První vysílají specifické 1L2 interleukiny (hormonálně podobné molekuly), interferon-b. Druhá T-pomocníci vylučují IL4-1L5. Spolupracují s T-buňkami převážně humorální imunity. Supresory mají schopnost regulovat aktivitu T- a B-lymfocytů vzhledem k antigenům.
Humorální imunita
Má své vlastní vlastnosti. Poskytněte humorální imunitní lymfocyty, které nejsou diferencované v mozkových kmenových prvcích, ale v jiných oblastech. Patří mezi ně zejména tlusté střevo, faryngální mandle, lymfatické uzliny a další. Struktury, které tvoří humorální imunitu, se nazývají B-lymfocyty. Tvoří 15% celkového objemu leukocytů. 
Ochranná činnost
Mechanismus humorální imunity je následující: při prvním setkání s antigenem se T-lymfocyty, které jsou citlivé na ně, začnou množit. Některé podřízené prvky se odlišují do ochranných paměťových struktur. V oblasti mízních uzlin vstupuje £ -zóna do plazmatických buněk, po které se získá schopnost vytvářet humorální protilátky. T-pomocné buňky aktivně přispívají k těmto procesům.
Protilátky
Jsou zahrnuty do humorální imunity a jsou prezentovány ve formě velkých proteinových molekul. Protilátky mají specifickou afinitu k jednomu nebo k jinému antigenu (v souladu s chemickou strukturou). Jsou nazývány imunoglobuliny. Každá molekula z nich obsahuje dva řetězy - těžké a lehké. Jsou vzájemně propojeny disulfidovými vazbami a jsou schopny aktivovat membrány antigenů připojením plazmatického komplementu. Tato humorální imunita má dva způsoby, jak začít. První - klasika - z imunoglobulinů. Druhý způsob, jak zvýšit - alternativu - léky a toxické látky nebo endotoxiny. 
Třídy protilátek
Existuje pět z nich: E, A, C, M, D. Humorální faktory imunity se liší v jejich funkčních schopnostech. Například imunoglobulin M je zpravidla zahrnut v reakci na antigen nejprve. Aktivuje plazmatický doplněk, přispívá k absorpci "cizince" makrofágy nebo spouští lýzu. Imunoglobulin A je v oblastech s nejpravděpodobnějším výskytem antigenů. Jedná se o oblasti, jako je mateřské mléko, adenoidy, potní žlázy, slinné a slzné žlázy, lymfatické uzliny trávicího systému a další. Tento imunoglobulin tvoří pevnou bariéru, která vyvolává fagocytózu antigenů. lg D se podílí na reprodukci (proliferaci) lymfocytů na pozadí infekčních lézí. T buňky rozpoznávají antigeny s použitím gammaglobulinu zabudovaného do membrány. Proces reprodukce aktivovaných T- a B-lymfocytů je poměrně rychlý. Také intenzivně aktivují humorální imunitu a umírají en masse. Některé aktivované lymfocyty se však přeměňují na prvky B a T, které mají dlouhou životnost. V případě sekundárního napadení infekcí rozpozná strukturu antigenu a rychle se změní na aktivní (efektorové) buňky. Stimulují plazmatické prvky lymfatických uzlin a vytvářejí odpovídající protilátky. Opakovaná expozice určitým antigenům může někdy způsobit reakce spojené se zvýšenou kapilární propustností a krevním oběhem, bronchospasmem a svěděním. V tomto případě mluvíme o alergických reakcích. 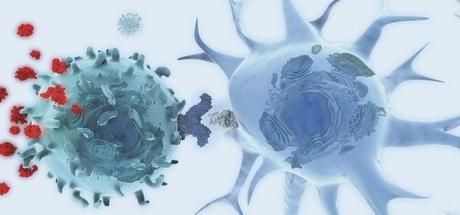
Klasifikace zabezpečení
Imunita může být specifická a nespecifická. Na druhé straně jsou rozděleny na získané (vytvořené kvůli odloženým patologiím) a vrozené (přenášené od matky). Humorální nespecifická imunita je způsobena přítomností "přírodních" protilátek v krvi. Často se tvoří během procesu kontaktu s střevní flórou. Existuje devět sloučenin, které tvoří ochranný doplněk. Některé z těchto látek mohou neutralizovat viry, jiné mohou potlačit životně důležitou aktivitu mikroorganismů, jiné mohou zničit viry a inhibovat reprodukci jejich buněk v nádorech atd. Ochrana je určena také aktivitou speciálních prvků - neutrofilů a makrofágů. Jsou schopni zničit (strávit) cizí struktury. 
Umělá ochrana
Taková imunizace těla může být provedena ve formě očkování. V tomto případě je zaveden oslabený patogen patologie. Aktivuje imunitu (buněčnou a humorální), aby vytvořila odpovídající protilátky. Také provedla pasivní volání. V tomto případě se provádí očkování proti konkrétním chorobám. Séra se injektují například ze vztekliny nebo po utknutí jedovatým zvířetem.
Ochranné síly novorozence
Podle svědectví Bobrycké dítěti má asi 20 tisíc všech leukocytárních forem na 1 mm3 krve. Během prvních dnů života člověka se jejich počet zvyšuje, někdy dosahuje až 30 tisíc. To je způsobeno resorpcí produktů rozpadu krvácení vzniklých při narození v tkáni. Po 7-12 prvních dnech života klesá počet leukocytů na 10-12000 / 1 mm3. Tento objem je udržován během prvního roku od narození. Následně dochází k dalšímu snížení počtu leukocytů. Ve věku 13-15 let je jejich počet nastaven na úrovni dospělých (asi 4-8 tisíc). Až sedm let je většina leukocytů lymfocyty. Poměr je vyrovnán na 5-6 let. U dětí ve věku 6-7 let se zjistí velké množství nezralých neutrofilů. To způsobuje poměrně nízkou ochrannou schopnost těla dítěte ve vztahu k infekčním patologiím. Poměr různých forem leukocytů v krvi se nazývá leukocytární vzorec. S věkem se výrazně mění. Objem neutrofilů se zvyšuje a procento mono- a lymfocytů se snižuje. Ve věku 16-17 let leukocytového vzorce Má složení jako dospělý. 
Invaze těla
Jeho důsledkem je vždy zánětlivý proces. Jeho akutní průběh je zpravidla způsoben reakcemi mezi antigenem a protilátkou. Během několika hodin po poranění se aktivuje plazmatický doplněk, dosahuje maxima během dne a vyprchává v 42-48 hodinách. Zánět chronického typu je způsoben účinkem na T-lymfocytární systém protilátek. Obvykle se objevuje po 1-2 dnech a dosahuje vrcholu za 2-3 dny. V místě zánětu se zvyšuje teplota. To je způsobeno expanzí cév. Objeví se také otoky. Na pozadí akutního průběhu je nádor způsoben uvolňováním fagocytů a proteinů do extracelulárního prostoru, v chronických případech je přidána infiltrace makrofágů a lymfocytů. Bolest je také charakteristickým znakem zánětu. To je spojeno se zvýšením tlaku v tkáních.
Na závěr
Existují čtyři hlavní kategorie imunitních onemocnění. Ty zahrnují: primární a sekundární porucha maligní nádory, dysfunkce, infekční léze. Například tyto zahrnují poměrně dobře známý herpes virus. Tato infekce se šíří alarmujícím tempem po celém světě. HIV je také smrtící. Je založen na porážce T-pomocného řetězce lymfocytárního systému. To vede ke zvýšení objemu supresorů a porušení poměru těchto prvků. Patologie imunitního systému dostatečně nebezpečná pro tělo. Často vedou k smrti, protože tělo je prakticky nechráněno.