Syndrom Drave: příčiny, příznaky, diagnóza a léčba
Syndróm Drave je rezistentní (neléčitelná) forma epilepsie spojená s febrilně provokovanými záchvaty. Autozomálně dominantní typ dědičnosti je charakteristický.
Jedná se o těžkou infantilní myoklonickou epilepsii (TMEM). Tato patologie se také nazývá encefalopatie u novorozenců. Vyskytuje se s frekvencí 1: 40000 novorozenců, chlapci jsou nemocní dvakrát častěji. On dělá jeho debut v prvním roce života a projevuje febrilní (s nárůstem teploty) a afebril (při normální teplotě) generalizované a lokální záchvaty s přítomností krátkodobých svalů twitches (myoclonia). Děti zaostávají v duševním vývoji, nejsou schopné antiepileptické léčby.
Klasifikace
Jedná se o formy epilepsie, které mají příznaky jak generalizované, tak částečné epilepsie.
Historické pozadí
Tento syndrom byl objeven v roce 1978 epileptologistkou Charlotte Drave a je pojmenován podle autora. Do této doby byla tato forma epilepsie přičítána syndromu Lennox-Gastaut.
Mnoho autorů považuje název TMEM za neúspěšný, protože myoklonické záchvaty se obvykle spojují několik let po debutu a v některých případech mohou být chybějící.
V roce 1999 navrhlo Německo výraz "těžká idiopatická epilepsie se známkami grand mal v dětství".
V roce 2001 Japonsko: hemi-grand mal dětství.
V roce 2004 Francie: polymorfní epilepsie dětství.
V současné době se používá termín eponimicheskom - Draveův syndrom.
Etiologie
Je patologie sodíkových kanálů. Obvykle sodíkové kanály udržují v buňce konstantní množství sodíku a jeho elektrickou aktivitu. Syndrom Drave se vyvine u jedinců s genetickou vadou sodíkových kanálů. Tento jev byl objeven v roce 2001, kdy byla izolována mutace genu SCN1A (podjednotka sodíku). Od roku 2001 pokračují studie genetické mutace. V současnosti je známo více než 100 druhů genetického poškození SCN1A.
Ad

Mutace jsou různé a mohou zvýšit, snížit nebo nezměnit excitabilitu nervových buněk. Syndrom Drave se vyskytuje pouze v případě zvýšené excitability neuronů a je jediným epileptickým syndromem, jehož diagnóza je založena na analýze DNA.
V 20% případů není genetickou mutací příčinou onemocnění. Etiologie není známá. Existují důkazy o rodinné anamnéze febrilních záchvatů a epilepsie.
Klinický obraz
Nejprve symptomy syndromu Drava se může objevit ve věku 7 let. Průběh onemocnění je organizován.
- Fáze debutu. Vzniká ve věku 1 roku. Objevily se v podobě febrilních záchvatů. Objevují se s nízkými teplotami a mají krátkou povahu. Transformace febrilních záchvatů do různých forem epilepsie se pohybuje od 3 do 5%.
- "Katastrofická" fáze. Ve stáří 1 až 4 let mohou být febrilní záchvaty nahrazeny afebrilem a stávají se epileptickými.
- Stupeň stabilizace. Po 4-5 letech dochází k méně častým záchvatům? a hrubá kognitivní porucha (ztráta paměti, intelektuální postižení) a neurologický deficit (epileptická encefalopatie).
Neurologický stav
Před klinickými projevy jsou děti zdravé, tělesný a neuropsychiatrický vývoj splňuje věkové standardy. Po debutu se objevuje pokles svalového tonusu, zvyšují se reflexe šlach, vyvstávají známky pyramidální insuficience. Po uplynutí jednoho roku mají děti ataxní chvění a neohrabaný pohyb.
Extrapyramidové poruchy ve formě zvýšeného svalového tonusu, třesu a ztuhlosti pohybů se připojují ke školnímu věku. In puberty symptomatologie je doplněna úmyslným třesem (vzniká během pohybu a je v klidu nepřítomná) a neepileptickým myoklonem (spontánní kontrakce a uvolnění svalové oblasti). Onemocnění je komplikováno skeletálními deformacemi (kyphoscoliosis, flatfoot).
Ad
Průběh neurologických poruch pokračuje až do 8 let, stav se stabilizuje.
Kognitivní vývoj (všechny typy duševní činnosti)
Na počátku onemocnění se rozvoj psychoverbalu zpomaluje a později přichází jeho úplná regrese. Souběžně dochází k poruchám chování (hyperaktivita, autismus). Ve věku 5 let se rozvíjí mentální retardace. Snížením frekvence útoků je možné zlepšit kognitivní funkce.
Charakteristika útoků
- Atypická absance. Nalezeno u 40-95% dětí. Tento útok se postupně rozvíjí na pozadí běžných činností. Vzniká ve věku od 4 měsíců do 6 let. Je charakterizován atonickým (vynechání ramen, pasivní kývnutí, náhlý pád) nebo myoklonickou složkou (aktivní rytmické uzliny, myoklonus očních víček a svaly ramene). Doprovázeno výrazným vegetativním zbarvením (změna barvy pokožky, zvýšená práce na slinných a potních žlázách), poruchy chůze. Trvání od několika hodin do několika dnů. Příznaky jsou nejvýraznější po probuzení.
- Masivní epileptický záchvat (myoklonus). Je to hlavní klinický příznak a vyvine rok nebo více po debutu ve věku 1,5-4 let. Postupně se zvyšuje intenzita a frekvence útoků. Myoklonus je nejčastěji pozorován ve svalech krku a chrbta. Ukazuje se, že "kývne", třese se rameny s "vyhozením" paží, rytmickým naklápáním hlavy v zádech, ohnutím těla. Pro útoky charakterizované seriálností, nárůstem po probuzení a usínáním, vysokou citlivostí na světlo.
- Neepileptický myoklonus. Vyvíjí se po 4-5 letech. To je vyvoláno pohyby. Zakrývá koncové části končetin a má nízkou amplitudu. Svalové záškoláctví je vizuálně obtížné si všimnout, ale můžete se hmatat. Na EEG nejsou žádné změny.
- Střídavá hemokonvulze. Objevují se na jedné nebo druhé straně těla.
- Ohniskové útoky. Nalezeno u 43-79% dětí. Existují složité motory, automotor, versive paroxysms.

Diagnóza syndromu Drave
Obtížný postupný vývoj klinického obrazu a debut s febrilními záchvaty. Od začátku projevů až po stanovení diagnózy to trvá 1-2 roky. Diagnóza je nepochybná v typické klinice onemocnění. Je možné podezření na syndrom přípravku Drave u každého normálně se rozvíjejícího dítěte s prodlouženými febrilními záchvaty, které začaly v prvním roce života a které se vyvinuly po afebrilních záchvatech jakéhokoli typu a vývojové poruchy.
Ad
Diagnóza je založena na klinických vyšetřovacích datech, analýze záchvatů, změnách EEG a dlouhodobém pozorování pacienta.
Kritéria diagnostiky:
- Počínaje 1 rokem života.
- Febrilní záchvaty.
- Myoklonické záchvaty po 2 letech.
- Atypická absance, fokální, hemikvulsní a střídající se hemikonvolby.
- Vysoká frekvence záchvatů, status epilepticus.
- Výrazné porušení duševní činnosti.
- EEG. Dochází k postupnému vývoji změn v EEG. V prvním roce života ukazatele odpovídají normě, ve druhém roce života odhalují zpomalení hlavní aktivity, kombinace regionální a difúzní epileptiformní aktivity, projevy citlivosti na světlo. V současné době se monitorování spánku videa EEG stále více rozeznává.
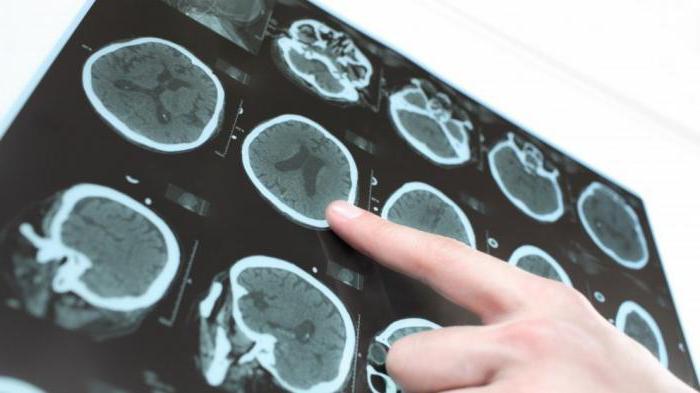
- Neurofotografie pomocí MRI: difuzní atrofie mozkové kůry, která je výraznější v čelních a temporálních lalůčkách; cerebellární atrofie; mírné zvýšení ventrikuly mozku. Jednotlivé případy ve formě lokálních změn jsou popsány: cysty, časná skleróza, snížení objemu temporálního laloku, dismyelinace.
- Analýza DNA: detekce mutace v genu SCN1A, která může být chyběna u Draveho syndromu.
- Autozomálně dominantní režim dědičnosti. Pokud existuje možnost konzultovat genetiku.
Léčba syndromu Drave
TMEM je jedním z nejvíce odolných vůči léčbě syndromů. Pro léčbu záchvatů u Dravého syndromu neexistují vysoce účinné antikonvulzíva. V raném věku mohou být barbituráty a benzodiazepiny účinné krátkodobě; u staršího věku je kombinace valproátu a topiramátu optimální.
Antiepileptika s pozitivním účinkem:
- Lék volby - "Valproat". Zvyšuje obsah GABA v centrální nervové soustavě.
- Benzodiazepiny. Snižte excitabilitu neuronů v důsledku afinity s inhibičním neurotransmiterem GABA.
- Barbituráty. Zabraňte přenosu nervových impulzů.
- "Ethosuximid". Inhibuje destrukci GABA, snižuje vodivost nervových impulzů.
- Topiramat. Zvyšuje aktivitu GABA.
Antiepileptika, která může zhoršit útok:
Ad
- "Lamotrigin".
- "Fenytoin".
- "Karbamazepin".
- "Vigabatrin".
Léčba kortikosteroidy, imunoglobuliny, ketogenní diety a stimulace vagus nerv neprokázala účinnost.
Je velmi důležité sledovat tělesnou teplotu, zejména v období infekčních onemocnění. U takových dětí se snižuje teplota nad 37 stupňů užíváním antipyretik. Monitorování teploty by mělo být prováděno ráno a večer. Je třeba vyloučit přehřátí dítěte (horké koupele, vystavení slunci). Rodiče potřebují vědět o fotostimulaci (expozici světlu). Některé děti mají vlastní autostimulaci a mají radost z toho. Příčinou útoku je pokrytí očí a zvedání očních kůstek vzhůru s rytmickým záškubnutím víček. Tato skupina dětí zažívá posedlosti kteří dostávají takové pochybné "potěšení" a s lékařskou úlevou od útoků, nezanechávají pokusy znovu způsobit útok.

Předpověď
Odpuštění je velmi obtížné. Cílem léčby je snížit počet záchvatů, zabránit epizodám seriálnosti a vývoji epileptického stavu. Je třeba zlepšit ukazatele kognitivních funkcí, přizpůsobit děti ve společnosti. Ve věku 12-14 let se záchvaty stávají méně časté a astma-vegetativní poruchy a duševní poruchy se objevují v popředí. Úmrtnost v dětství je 20%.