Lymfadenopatie: co je to? Onemocnění lymfadenopatie
Lymfadenopatie je fascinován velikostí lymfatických uzlin s velmi odlišnou lokalizací. Ve většině případů je tento stav pouze projevem základní nemoci. Při absenci potřebné pomoci může nekontrolované rozšíření lymfatických uzlin vést k závažným komplikacím, které ohrožují zdraví a dokonce i život pacienta.
Proč potřebujeme lymfatické uzliny?
Takže lymfadenopatie. Co je to a jak s ním bojovat? Než se zeptáte na podobnou otázku, je třeba zjistit, jakou funkci lymfa působí. Tato bezbarvá tekutina proniká do všech orgánů a vrací všechny živiny z tkání do krve. Na cestě lymfatického toku jsou kontrolní body - lymfatické uzliny, které dostávají cévy z různých míst lidského těla. 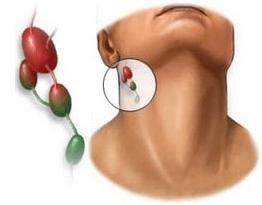
Přítomnost těchto orgánů je známa každému, kdo kdy byl jmenován lékařem. Lymfatické uzliny mají velký význam pro normální fungování celého organismu. V podstatě jsou to biologické filtry, které zabraňují pronikání škodlivých látek do orgánů a tkání. Lymfatická membrána, která prochází, je zbavena bakterií a jiných cizích látek, obohacených o protilátky, čímž je zajištěna dostatečná ochrana celého organismu.
Ad
Lymfatické uzliny pracují nepřetržitě, bez přestávek a víkendů. Sbíráme lymfy z každého rohu lidského těla, tyto orgány neustále chrání naše zdraví. Snaží se zjistit, zda je vše v pořádku s pacientem, lékař nejprve nalézá lymfatické uzliny nejrůznějších míst. Podle stavu těchto orgánů lze vyvodit závěry o fungování celého organismu a také o vývoji mnoha nebezpečných onemocnění v čase.
Lymfadenopatie: co je to? Příčiny vývoje
Při plnění funkce kolektoru je lymfatická uzlina nucena sama sbírat všechny škodlivé látky, které vstupují do těla. Dříve nebo později tento dobře zavedený mechanismus může selhat, což způsobuje stav nazývaný lymfadenopatie lymfadenopatie. Co může způsobit tuto patologii? Existuje několik podobných faktorů:
Ad
- infekční nemoci (chřipka, stomatitida, zarděnka, tuberkulóza a mnoho dalších);
- virus viru lidské imunodeficience (HIV);
- onkologické nemoci;
- mechanické zranění;
- alergická reakce;
- onemocnění vnitřních orgánů.
Klasifikace
V závislosti na stupni poškození lymfatických uzlin existují následující možnosti lymfadenopatie:
- lokalizované (lokální zvětšení jedné lymfatické uzliny);
- regionální (lymfatické uzliny ve dvou přilehlých oblastech);
- (změny v mízních uzlinách ve více než třech skupinách)
Lokalizovaná forma se vyskytuje v 70% případů a obvykle je spojena s omezeným infekčním procesem nebo traumatem. Lymfadenopatie cervikálních lymfatických uzlin je charakterizována jejich regionální lézí a generalizovaný zánět naznačuje vážné poškození imunitního statusu člověka.
Symptomy
Bez ohledu na lokalizaci má tato patologie řadu podobných znaků, které ji umožňují rozpoznat mezi jinými nemocemi. Infikované lymfatické uzliny jsou zvětšené, horké a bolestivé na dotek. Tam může být nepohodlí v oblasti lokalizace procesu, obzvláště při změně polohy těla.
Ad
Mezi obecné příznaky patří horečka, slabost, zimnice. V akutním období může dojít ke zvýšení jater a sleziny. Při infekční lézi se objevují příznaky jedné nebo druhé nemoci, které vyvolaly nárůst mízních uzlin. 
Zkušený lékař bude schopen diagnostikovat a určit taktiku pro další léčbu pacienta během počátečního vyšetření. Přesně tak, jak se lymfa pohybuje tělem, lze zjistit nejen lokalizaci, ale i příčinu patologického procesu. Zvažte podrobně každý jednotlivý případ zvýšení počtu lymfatických uzlin.
Zvětšené cervikální lymfatické uzliny
Cervikální lymfadenopatie je poměrně častá. Lymfadenitida lokalizovaná v této oblasti je nebezpečná z důvodu její blízkosti k strukturám mozku. Pokud imunitního systému nemůže vyřešit problém, důsledky pro člověka mohou být velmi smutné.
Lymfadenopatie cervikálních lymfatických uzlin může být způsobena různými důvody. Nejčastěji se tento stav rozvíjí, když vnikne do těla virové nebo bakteriální infekce (chřipka nebo jiné akutní respirační infekce). Nejvíce charakteristické cervikální lymfadenitidu pro děti, které dosud plně nevytvořily imunitní systém. V raném věku může dokonce běžná stomatitida nebo zánět dásní způsobit prudký nárůst submandibulárních lymfatických uzlin, který je doprovázen vysokou horečkou a zimnicí. 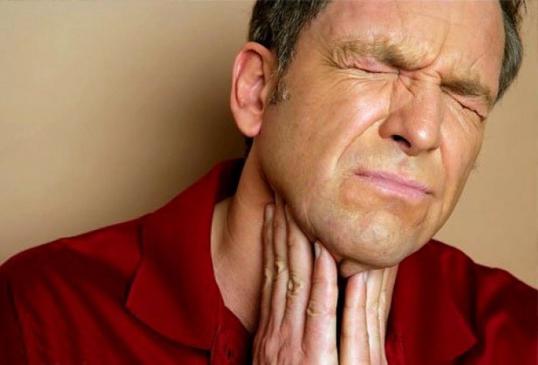
Cervikální lymfadenopatie může být spojena s různými maligními novotvary, což činí lékaře zvlášť pozorný vůči tomuto symptomu. V tomto případě je pacient povinen konzultovat nejen terapeuta, ale i onkologa. Při syfilisu a tuberkulóze je také jedním z nejčastějších příznaků nárůst mízních uzlin.
Ad
Zvětšené lymfatické uzliny v hrudi
Mediální lymfadenopatie se považuje mezi lékaři za jeden z nejnebezpečnějších příznaků. Ve většině případů se tento stav objevuje u pacientů po 40 letech a indikuje přítomnost maligního novotvaru. To může být nádor plic nebo srdce nebo metastázy břišní dutiny nebo malou pánví. V každém případě tato patologie vyžaduje rychlou diagnózu, která zahrnuje ultrazvukové vyšetření vnitřních orgánů, zobrazování magnetickou rezonancí a biopsii postižených tkání.
Mediální lymfadenopatie se může vyskytnout u různých onemocnění vnitřních orgánů. Nejčastěji se jedná o patologii štítné žlázy, jejíž dysfunkce vede ke změně toku lymfy. Některá onemocnění pojivové tkáně (systémový lupus erythematosus, sklerodermie a další) mohou být také přímou příčinou lymfadenitidy.
Zánět plicních lymfatických uzlin
Tato situace je poměrně častým nálezem s radiografií. Lymfadenopatie plic je zvláštním případem léze lymfatických uzlin mediastinu. Takový příznak může naznačovat vývoj takového nebezpečného onemocnění jako je rakovina plic. Tato patologie se obvykle vyskytuje u starších lidí, kteří kouří nebo pracují ve škodlivých podnicích. Vývoj tuberkulózy nebo sarkoidózy není vyloučen - v obou případech je plicní lymfadenopatie jedním z prvních příznaků. U banální pneumonie a bronchitidy dochází také ke změně lymfatických uzlin. Pro přesnější diagnózu by měl být snímek postiženého orgánu proveden ve dvou projekcích a také byste měli navštívit lékaře nebo onkologa pro TBC. 
Zvětšené axilární lymfatické uzliny
Lymfatické uzliny této lokalizace jsou velmi citlivé na nejmenší změny v imunitním stavu a mohou se zvýšit i s obyčejnou chřipkou nebo ARVI. V tomto případě si axilární lymfadenopatie nevyžaduje zvláštní léčbu a sama odchází, když se zotavuje ze základního onemocnění. V případě vážného zranění horních končetin se lymfatické uzliny této lokalizace také podílejí na patologickém procesu.
Ad
Zvláštní pozornost by měla být věnována podobnému symptomu u žen v jakémkoli věku. Axilární lymfadenopatie může být jedním z prvních příznaků rakoviny prsu. Pokud zjistíte, že takové odchylky u ženy by se měly okamžitě přihlásit k konzultaci s mammologem. 
Generalizovaná lymfadenopatie
Tento termín v medicíně se nazývá zvýšení tří nebo více skupin lymfatických uzlin, které trvají více než jeden měsíc. U dětí a dospívajících je nejčastější příčinou tohoto stavu infekční mononukleóza, onemocnění způsobené virem Epstein-Barr. V některých situacích jsou příznaky vyhlazeny a patologický proces probíhá pod rouškou běžné zimy. Příležitostně dochází ke zvětšení velkého počtu lymfatických uzlin u rubeoly a spalniček.
Yersinióza a některé další infekce zažívacího traktu mohou také způsobit příznaky, jako je lymfadenopatie. Co to je? Bakterie, které způsobují vývoj yersiniózy, vedou nejen k porážce tenkého střeva, ale také k nárůstu ingvinálních a dalších skupin lymfatických uzlin. Podobné symptomy mohou také nastat, když břišní tyfus brucelózy a Lyme nemoc.
Generalizovaná lymfadenopatie u dospělých může naznačovat vývoj infekce HIV. V tomto případě tento proces postihuje tři nebo více skupin lymfatických uzlin a trvá nejméně tři měsíce. Potvrďte, že diagnóza pomůže při ELISA analýze pro stanovení protilátek viru imunitní nedostatečnosti v periferní krvi.
Diagnostika
Při počátečním vyšetření se provádí palpace postižených lymfatických uzlin. Lékař určuje proces lokalizace, konzistenci a bolest modifikovaného orgánu. Ve většině případů vám tato jednoduchá technika umožňuje určit vektor dalšího vyšetření a provést předběžnou diagnózu. 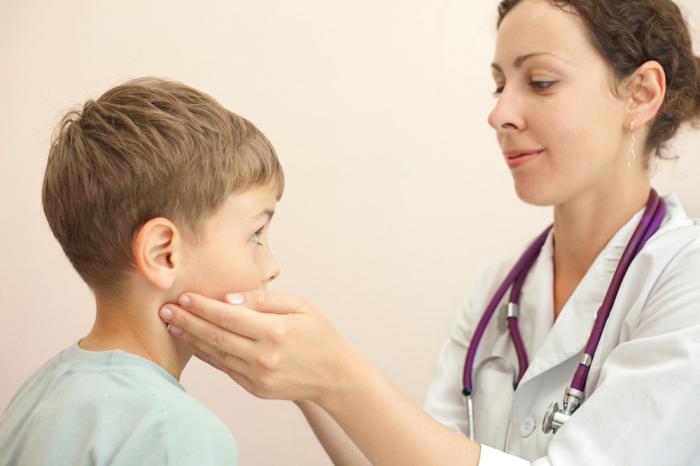
Po shromáždění anamnézy a identifikaci rizikových faktorů lékař předepisuje laboratorní testy, mezi něž nutně patří všeobecné vyšetření krve a moči. V případě potřeby se provádí ultrazvuk vnitřních orgánů, radiografie plic a zobrazování pomocí magnetické rezonance. Všechny tyto manipulace nám umožňují zjistit příčinu lymfadenitidy a určit taktiku léčby.
V některých případech může být nezbytné provrtnout postiženou lymfatickou uzlu následnou biopsií. Tato metoda vám umožňuje přesně zjistit důvod, pro který se vyvinula lymfadenopatie. Co to je? Při lokální anestezii se provádí punkce s tenkou jehlou, po níž je odebrán kus požadované tkáně. Tento postup umožňuje identifikovat metastázy v rozšířených mízních uzlinách, detekovat hnisavý proces nebo jiné patologické změny.
Léčba lymfadenopatie
Je třeba vzít v úvahu skutečnost, že samotné rozšíření lymfatických uzlin není samostatným onemocněním. Proto je tak důležité zjistit příčinu, kvůli které se vyvinula lymfadenopatie. Léčba bude záviset na hlavní diagnóze a identifikaci faktorů, které vyvolaly vznik podobného problému.
V případě, že je lymfadenitida způsobena infekčním agensem, je pacient odeslán pod dohledem terapeuta. U většiny virových a bakteriálních onemocnění se zvláštní léčba nevyžaduje: po zotavení se lymfatické uzliny vrátí do svého normálního stavu. 
Dochází často k takovým jevům, jako je lymfadenopatie. Léčba v tomto případě bude záviset na závažnosti základní nemoci. Léčebný režim je schválen onkologem a může zahrnovat chirurgii i jiné dostupné metody.
V některých případech může být rozšířená mízní uzlina způsobena přímým zraněním. V tomto případě se pacient také dostane na stůl k chirurgovi. Otevření postiženého orgánu s odstraněním hnisavého obsahu vám umožní zcela vyřešit problém lymfadenopatie.
Jakékoli neoprávněné zduření lymfatických uzlin vyžaduje pečlivé vyšetření specialistou. Dokonce i když lymfadenopatie není známkou vážné nemoci, může to způsobit určité nepohodlí a vést ke zhoršení obecné pohody. Včasná diagnóza může nejen zabránit rozvoji patologického procesu, ale také pomoci pacientovi vyrovnat se s vlastními obavami ohledně situace.